Кордоцентез – это одна из инвазивных процедур пренатальной диагностики врожденных и наследственных болезней плода, которая заключается во взятии крови плода из пуповины не раннее, чем на 21-22 неделе беременности.
В настоящее время существует множество способов определения генетической патологии плода, к ним относится:
- Ультразвуковой скрининг 1 триместра (9-12 недель),
- Система оценки риска патологии PRISKA при первичном УЗИ-скрининге,
- Биохимический анализ крови (16-18 недель),
- Хорионбиопсия – взятие ворсин хориона на исследование (до 14 недель),
- Амниоцентез – пункция амниотической жидкости для взятия околоплодных вод на анализ (16 – 20 недель),
- Кордоцентез (не ранее 21-2 недели),
- Плацентоцентез – биопсия плаценты (16-22 недели),
- Биопсия тканей плода (не ранее 22 недели).
За счет такого множества диагностических техник в настоящее время кордоцентез назначается в редких случаях , только при наличии абсолютных показаний и после проведения первичного ультразвукового скрининга и получения сомнительных результатов.
Описание метода
Перед проведением процедуры необходимо сдать ряд анализов – общий анализ крови, общий анализ мои, кровь на сифилис, гепатиты В и С, ВИЧ, мазок на степень чистоты, а также гинекологический осмотр и УЗИ.
Подготовка к процедуре кордоцентеза
Акушер-гинеколог еще раз уточняет срок беременности по дате последней менструации и по первому скринингу, количество плодов, локализацию плаценты, положение плода (-ов), предлежащую часть (головка или ягодицы), индекс амниотической жидкости и особенности строения и анатомии матки и придатков, вес, возраст, расу, наличие экстрагенитальных заболеваний (сахарный диабет, курение) у женщины.
Без подписанного информированного согласия пациентки проведение данной манипуляции невозможно. Женщина имеет право отказаться от кордоцентеза, так же, как и от прерывания беременности при выявлении врожденных пороков развития.
Кордоцентез при беременности – что это?
Процедура проводится с целью определения хромосомного набора плода и выявления генетических заболеваний плода, а именно:
- Синдром Дауна (1из 800 случаев) – 21 пара хромосом,
- Синдром Эдвардса (1 из 6000 случаев) – 18 пара хромосом,
- Синдром Патау (1 из 14 000 случаев) – 13 пара хромосом,
- Синдром Кляйнфельтера – удвоение 47 или утроение (трисомия) 48 пары хромосом.
Преимуществом кордоцентеза является его возможность определить наследтсвенные заболевания, которые не связаны с хромосомным аппаратом – фенилкетонурия, талассеммия, мукоисцидоз).
Генетические проблемы, которые можно выявить кордоцентезом
При несовместимости резус-фактора матери и плода (у матери резус отрицатеьный, у плода – положительный) с помощью кордоцентеза можно установить вероятность возникновения гемолитической болезни: определяют уровень таких показателей, как гематокрит, гемоглобина, тромбоцитов, билирубин.
При снижении гематокритного числа плода на 10-15% от нормы (на разных сроках беременности норма варьируется) определяется степень тяжести гемолитической болезни. При постановке такого диагноза женщине предлагается начать лечение в виде гемотрансфузий и введением антирезус D-иммуноглобулина.
При диагностировании врожденной патологии плода паре предлагается прервать беременность по медицинским показаниям до 22 недели беременности.
На каких сроках беременности проводится кордоцентез
Кордоцентез, на каком сроке делают: проведение манипуляции возможно не ранее, чем на 21-22 недели беременности, наиболее оптимальным сроком считается – 22-25 неделя беременности.
Показания и противопоказания к процедуре
Так как данные метод диагностики является инвазивным и сопряжен с некоторыми рисками как для матери, так и для плода, существуют определённые показания для его проведения:
- Возраст женщины старше 35 лет.
- Сомнительные результаты первичного скрининга на 9-12 неделе (толщина воротникового пространства, копчико-теменной размер, бипариетальный размер головки, строение носовой кости).
- Индекс МоМ при 1 УЗИ отклонен от нормы 0,5 – 2,5.
- Хорионический гонадотропин человека не соответствует сроку беременности.
- Отягощенный наследственный анамнез, брак с родственником, наличие у одного из супругов хромосомной перестройки или порока развития наследственной этиологии.
- У женщины резус-фактор отрицательный, а у мужчины – положительный.
- Отягощенный акушерско-гинекологический анамнез (самопроизвольные выкидыши, мертворождение, бесплодие).
- Прием эмбриотоксических препаратов (например, если женщина страдает эпилепсией).
- Проведение рентген-манипуляции на ранних сроках беременности (гистеросальпингография, флюорография).
Есть и противопоказания к инвазивной процедуре исследования ВПР:
- Угроза прерывания беременности.
- Наличие миоматозных узлов, препятствующих пункции.
- Воспалительные процессы.
- Истмико-цервикальная недостаточность.
При необходимости проведения данной манипуляции врач женской консультации обсудит с парой сложившуюся ситуацию, объяснит значимость кордоцентеза при беременности и что это такое, взвесит все риски и осложнения.
Запрет на проведение кордоцентеза при истмико-цервикальной недостаточности
Только при согласии женщины будет проводиться кордоцентез, только она принимает решение об осуществлении этой процедуры.
Как подготовиться к кордоцентезу
Единственной подготовкой к этому метод исследования является твердое принятие решение о прохождении этой процедуры.
Необходимо неоднократно оценить все риски и возможные осложнения, необходимость полученных результатов и подготовиться психологически к возможным вариантам развития событий.
Проведение процедуры
Манипуляция проводится без обезболивания. По отзывам женщин кордоцентез при беременности – безболезненная процедура и проходит в совершенно комфортных условиях, что позволяет не нервничать и чувствовать будущую мамочку в безопасности.
Пациентка ложится на кушетку, предварительно сняв одежду с верхней половины туловища, обрабатывается поверхность живота раствором антисептика, и врач определяют с помощью ультразвукового датчика место для пункции.
После этого длинной иглой под контролем УЗИ прокалывается амниотический пузырь, затем пуповину и осуществляют взятие крови.
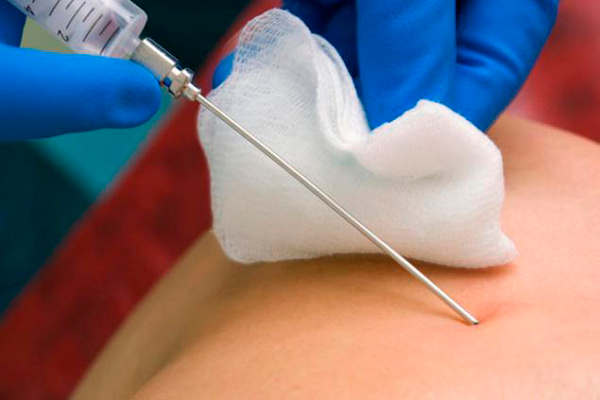
Схема проведения кордоцентеза
Место прокола обрабатывается дезинфицирующим средством. Вся процедура занимает не более 10 минут.
После кордоцентеза по отзывам пациенток могут беспокоить боли внизу живота, в этом случае рекомендуется постельный режим. Если болезненные ощущения не проходят на протяжении 3 дней, обязательно обратитесь к лечащему врачу.
Инструкция по шагам
- Консультация акушера – гинеколога: сбор анамнеза, уточняется рост, вес, раса, возраст женщины, наличие экстрагенитальных патологий и вредных привычек. Проводится гинекологический осмотр и ультразвуковое исследование для определения срока беременности, количества плодов, положения плода, предлежащей части, расположения плаценты, индекса амниотической жидкости и толщины воротникового пространства.
- Подписание информированного добровольного согласия на процедуру.
- Проведение кордоцентеза.
- Постельный режим после маниуляции.
Сроки обработки анализов
Результаты будут известны примерно через 3-10 дней. Акушер-гинеколог во время консультации расскажет о полученных данных, на основании которых при выявлении врожденных пороков развития он предложит прервать беременность по медицинским показаниям.

Обработка анализа кордоцентеза
Опять же только при согласии женщины будет произведен аборт, женщина может отказаться от него и сохранить беременность, в этом случае ее будут готовить к госпитализации в стационар для тщательного наблюдения и контроля ситуации.
Осложнения после процедуры
Частота наступления осложнений составляет всего 2%.
Но не стоит не обращать внимания на возможные последствия после процедуры:
- Самопроизвольный выкидыш,
- Преждевременное излитие околоплодных вод,
- Преждевременные роды,
- Отслойка плаценты,
- Травма или инфицирование плода,
- Травма пуповины,
- Травма мочевого пузыря или кишечника,
- Хориамнионит.
Именно поэтому перед проведением манипуляции женщине объясняют, что это такое – кордоцентез, возможные риски и обязательно требуют подписать информированное добровольное согласие на процедуру. Без согласия женщины никакая манипуляция проведена быть не может.
Кордоцентез или амниоцентез?
Иногда для достоверности результатов могут провести одновременно 2 процедуры – взятия на анализ околоплодных вод и кровь из пуповины плода.
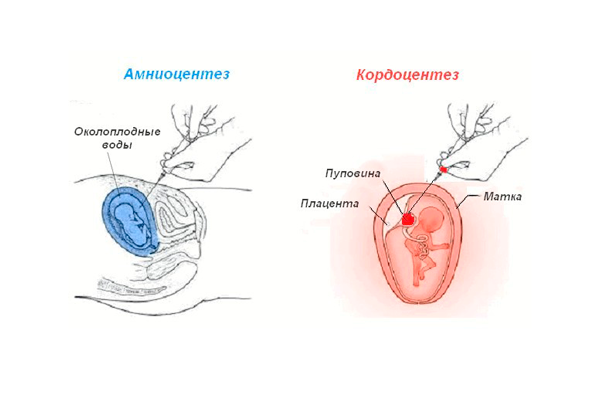
Отличие амниоцентеза от кордоцентеза
В этом случае используется двухигольный способ, когда устанавливается мандрена (специальное приспособление для очищения просвета игл), сначала пунктируют плодный пузырь одной иглой, набирают околоплодные воды в шприц, а затем входят уже другой иглой через мандрен, доходят до пуповины и набирают кровь плода: поле чего удаляется сначала более тонкая игла для кордоцентеза, а затем для амниоцентеза.
Заключение
Таким образом, кордоцентез является очень информативным методом диагностики врожденных аномалий плода, однако он является инвазивным и связан определенным риском и возможными осложнениями.
На данный момент эта манипуляция используется очень редко за счет преобладания неинвазивных методик.
Самым лучшим способ предупреждения развития аномальных пороков является медико-генетическое консультирование у генетика в период прегравидарной подготовки.
