При вынашивании ребенка гормональный фон женщины резко меняется, что может спровоцировать увеличение существующих родинок или появление новых.
Резкое увеличение пигментного пятна, боль, зуд и постоянные повреждения могут стать показаниями для срочного иссечения новообразования.
Проводить удаление родинок во время беременности только с косметической целью не рекомендуется, т. к. особенности этого периода могут осложнить заживление.
Происхождение и типы родинок
Родинка или невус – это доброкачественное новообразование, которое может проявляться при рождении или в течение жизни.
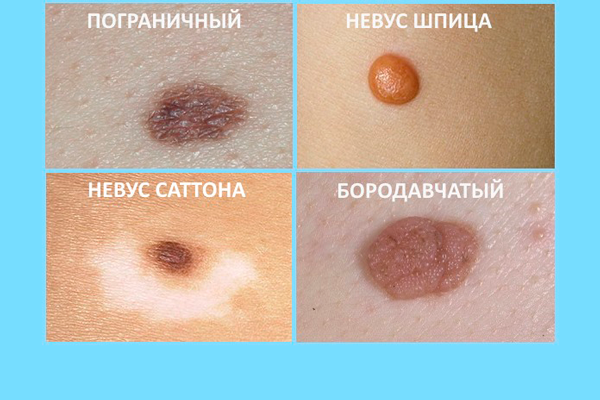
Виды невусов
Невусы бывают плоскими, слегка выступающими над кожей, или висящими на ножке. По структуре и происхождению они классифицируются на пигментные и сосудистые образования.
Причины появления
Родинки образуются из нормальных клеток кожи (дермы, эпидермиса или обеих структур), а также меланоцитов – клеток, которые обеспечивают пигментацию покрова.
Цвет новообразования зависит от окраски кожи, расположения невуса и концентрации меланоцитов на единицу площади.
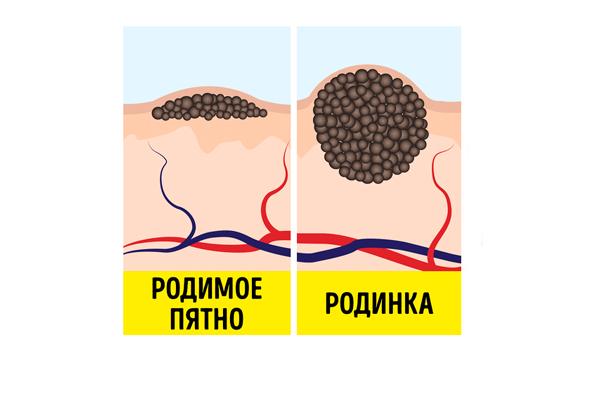
Процесс перерождения родимого пятна в родинку
К основным причинам появления невусов относятся:
- наследственная предрасположенность,
- возрастные гормональные изменения (подростковый возраст, менопауза),
- беременность,
- нарушения функции эндокринной системы,
- прием гормональных препаратов (например, для зачатия или сохранения беременности),
- локальные дефекты кожи, травматическое повреждение и др.
Провокатором появления новых образований часто становится ультрафиолетовое излучение. Частое пребывание под солнцем может привести к увеличению и патологическим изменениям существующих родинок.
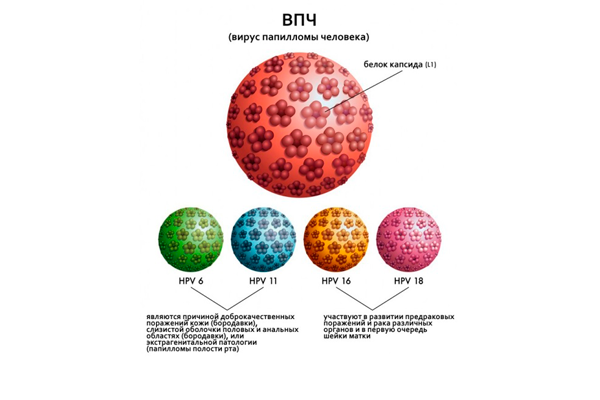
ВПЧ который по ошибке могут принять за невус
Нередко за невусы ошибочно принимают темные папилломы, которые имеют другой механизм возникновения. Они являются признаком заражения ВПЧ – вирусом папилломы человека, который может активизироваться в период беременности вследствие физиологического снижения иммунитета.
Раковый риск
Появление новой родинки не приводит к автоматическому повышению ракового риска.
Большинство неоплазий, образованных из кожных и пигментных клеток, не склонны к злокачественному перерождению – малигнизации.
Опознать безопасные невусы можно по следующим признакам:
- симметричная форма,
- ровные края,
- отсутствие покраснений, изменений на соседних участках кожи,
- волоски на поверхности образования,
- наличие ножки,
- равномерная окраска, отсутствие резкой контрастности отдельных участков.
По гистологическим признакам родинки могут быть эпидермально-меланоцитарными, дермально-меланоцитарными, меланоцитарными и комбинированными.
В каждой из этих групп есть опасные типы новообразований, которые склонны к малигнизации. К меланомоопасным подвидам относят невусы Ита и Ота, диспластический (атипичный), голубой, пограничный и гигантский врожденный невус.
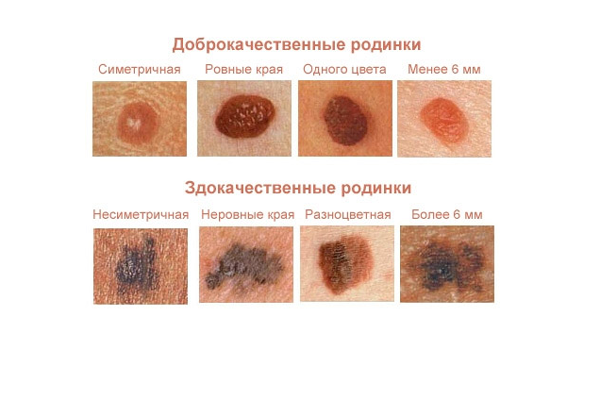
Критерии отличия доброкачественной родинки от злокачественной
Голубая родинка, имеющая форму темно-синего узелка, удаляется как можно скорее после обнаружения. Другие новообразования по умолчанию считаются доброкачественными и иссекаются по желанию пациента.
Первыми симптомами малигнизации неоплазии могут стать следующие явления:
- рост диаметра родинки более чем на 2 мм в год, увеличение ее толщины (высоты над кожей),
- ассиметричные контуры,
- проявление неравномерной окраски,
- зуд, боль, жжение, воспаление кожи вокруг новообразования,
- трещины, изъязвление поверхности,
- выделение крови или гноя,
- появление корочки или бугорков, отечность родинки и снижение ее эластичности,
- выпадение волосков с пигментированного участка.
При наличии хотя бы одного из этих симптомов нужно обратиться к онкодерматологу или онкохирургу. Можно ли удалять родинку при беременности, определяется на основании типа родинки, ее меланомоопасности и внешних признаков ракового перерождения.
Показания к удалению родинки и проведение процедуры при беременности
Показаниями к удалению доброкачественного невуса при вынашивании ребенка могут стать:
- частое повреждение, если родинка находится в месте контакта с одеждой, кожных складок и др.,
- расположение на открытом месте, которое сложно закрыть от ультрафиолетовых лучей (на лице, шее),
- сильный дискомфорт от зуда, воспаления или шелушения неоплазии, которые не связаны с малигнизацией,
- высокий риск злокачественного перерождения.
Если родинка является только эстетическим дефектом, то ее удаление следует перенести на послеродовой период.
Когда гормональный фон восстанавливается после беременности и грудного вскармливания, пигментные пятна часто исчезают, светлеют или уменьшаются в размерах.
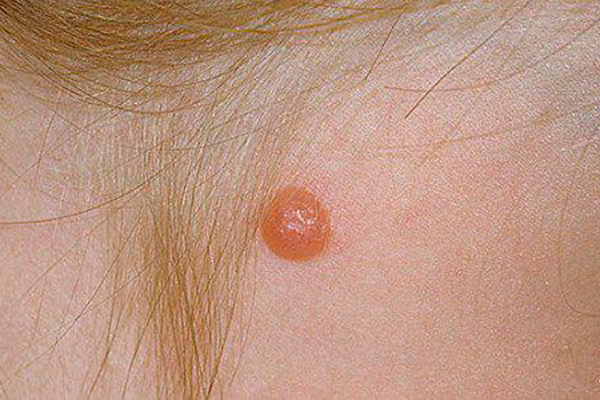
Невус, который следует удалить из-за его незащищенности от солнца
Какими методами можно удалять родинки во время беременности:
- хирургическое вмешательство (иссечение скальпелем),
- лазерное выжигание,
- радиоволновое воздействие,
- электрокоагуляция,
- криодеструкция (прижигание жидким азотом).
Запрещено использовать для удаления народные методы или пытаться самостоятельно вырезать родинку. Все процедуры проводятся под местной анестезией, которая безопасна для будущей матери и плода.
Наименее травматичным методом является лазерное выжигание родинки, однако оптимальный способ удаления определяется дерматологом или хирургом. При повышенном раковом риске применяется только хирургический метод.
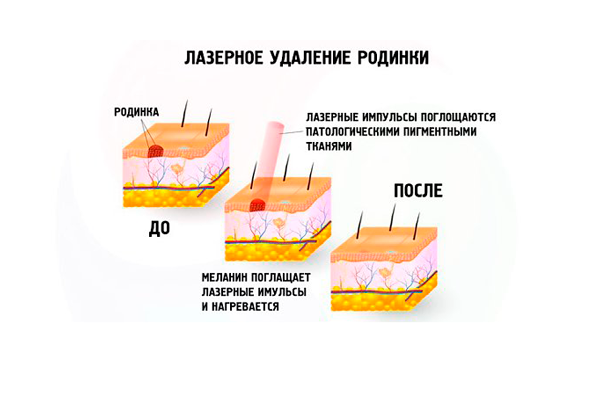
Схема операции по удалению родинки лазером
Вместе с потенциально малигнизированным образованием захватываются и соседние ткани, что позволяет иссечь все злокачественные клетки.
После процедуры удаленная ткань отправляется на гистологическую экспертизу. Если исследование выявило меланому, то может быть назначено медикаментозное лечение, биопсия лимфоузлов и лучевая терапия.
Заключение
Беременность не является абсолютным противопоказанием к удалению доброкачественных новообразований кожи.
Если родинка приносит дискомфорт, часто травмируется или несет повышенный раковый риск, то ее можно удалить хирургическим или малоинвазивным методом на любом сроке гестации.
Удаление неопасных эстетических дефектов рекомендуется проводить после стабилизации гормонального фона.
