Панкреатит представляет собой воспаление поджелудочной железы. Болезнь может протекать в острой и хронической формах. Последнее течение патология принимает при частых рецидивах. В свою очередь, хронический панкреатит симптомы имеет разные. Характеризуется периодами ремиссий и обострений. Его главная опасность заключается в необратимых патологических изменениях в структурах органа, которые развиваются при длительном течении, превышающем порог в 10 лет.
Причины обострения
Панкреатит хронический может обостриться по достаточно незначительным причинам. Тогда требуется незамедлительное лечение, способное облегчить симптоматику и улучшить общее состояние.
Нередко такое течение панкреатита сопровождается холециститом и желчекаменной болезнью, которые становятся результатом острой формы патологии в недолеченном виде. Также фактор, способный спровоцировать такое состояние, может заключаться в неправильном рационе питания.
Остальными же причинами панкреатита у женщин и мужчин являются:
- дефицит белковых компонентов, поступающих в организм в недостаточном количестве,
- спиртная продукция, употребляемая даже в незначительных объемах,
- употребление продуктов питания и блюд, раздражающих органы пищеварения,
- лечение сильнодействующими лекарственными препаратами,
- сильные стрессовые потрясения и частые эмоциональные переживания,
- болезни инфекционной природы,
- воспаление, затрагивающее внутренние желчные протоки.
Симптомы
Хронический панкреатит зачастую протекает в бессимптомном режиме. Иногда возможно расстройство стула в виде диареи или появление дискомфортных ощущений в зоне расположения правого подреберья. Одновременно с этим, симптомы обострения хронического панкреатита достаточно редко остаются незамеченными, поскольку дают о себе знать в виде:
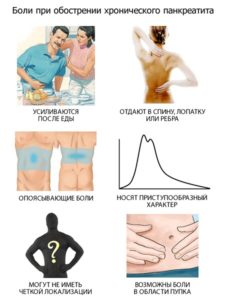
- сильного болевого синдрома, носящего тупой или резкий характер и локализующийся в подреберной области с правой стороны. При этом болезненность способна распространяться на лопаточную и спинную зоны,
- нарушения стула, преимущественно проявляющегося в виде поноса. Каловые массы отличаются жирным характерным блеском, а также присутствием в них непереваренных пищевых остатков,
- горьковатый привкус в полости рта,
- частые урчания, тошнотные позывы, а также потеря аппетита,
- появление на языке характерного налета белесого цвета,
- быстрое снижение массы тела.
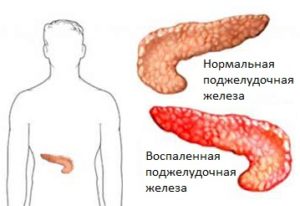
Перечисленные признаки обострения хронического панкреатита способны проявляться поодиночке или в совокупности друг с другом. При появлении редких сильных болей следует говорить о диспепсических расстройствах, которые обязательно сопровождаются ухудшением общего состояния.
В некоторых случаях обострение проявляется не столь ярко выраженными симптомами:
- болевой синдром носит тупой характер,
- тошнотные позывы, дающие о себе знать с определенной регулярностью,
- расстройства стула сопровождаются чередованием запоров и поносов,
- ухудшение аппетита.
Такое состояние может продолжаться в течение пары недель. Сильное и стремительное похудение связано с ярко выраженными диспепсическими расстройствами в виде:
- рвоты с выделением обильного количества рвотных масс,
- полное отсутствие аппетита.
Тогда в течение недельного периода возможна потеря 8 кг. Если имеет место повышение аппетита с бесконтрольным потреблением пищи, то велика вероятность развития сахарного диабета.
Обострение хронического панкреатита может протекать в достаточно тяжелых формах, когда появляются признаки коллапса или токсического шока. При этом признаки хронического панкреатита дают о себе знать в виде резкого понижения или повышения температурных значений тела. Степень тяжести заболевания соответствует следующим факторам:
- количественным и качественным характеристикам при панкреатите,
- характеристике нарушений поджелудочной железы при панкреатите,
- частоте обострений патологии.
Главными синдромами в стадии обострения являются:
- болевой,
- мальдигестии,
- мальабсорбации,
- желудочной и кишечной диспепсии,
- астенический.
Также симптомы хронического панкреатита характеризуются воспалительными изменениями поджелудочной железы, проявляющиеся в нарушении секреторной функции органа.
Лечение
Обострение хронического панкреатита требует обязательного лечения, поскольку поджелудочная железа, в функции которой входит выработка важных ферментов, находится в угнетенном состоянии. Данный факт отрицательным образом влияет на пищеварительные процессы.
Особенности терапии
Терапевтические мероприятия при панкреатите должны быть направлены на:
- уменьшение панкреатической секреции,
- купирование болезненных ощущений,
- проведение заместительной терапии ферментными препаратами,
- предупреждение осложнений.
Снижение панкреатической секреции достигается посредством специального диетического рациона и приемом лекарственных средств.
Также в период обострения важно вовремя снизить интенсивность воспаления, спровоцированного внутриорганной активацией панкреатических ферментов. Купирование болевого синдрома производится с помощью анальгезирующих и спазмолитических медикаментов.
Медикаменты
Весьма эффективными при обострениях хронической формы панкреатита становятся медикаментозные средства:
- Гистаминоблокаторы или ингибиторы протонной помпы. Используются в качестве антисекреторных препаратов. Полезным станет частое и дробное введение антицидов. Иногда возможно применение препаратов, подавляющих железистую секрецию и ферментную активность.
- Уменьшение болей достигается посредством холинолитиков или ненаркотических анальгетиков. Иногда возможно использование опиоидных анальгетиков.
- Ферментные препараты способствуют уменьшению проявления диспепсии и секреторной недостаточности, а также помогают снять болевые приступы за счет подавления панкреатической секреции. Нарушения моторной функции лечатся прокинетиками.
Советы по лечению
Для эффективности терапевтического процесса при панкреатите следует соблюдать определенные советы:
- В период обострения все функции поджелудочной железы нуждаются в абсолютном покое. С этой целью назначается постельный режим и полное голодание в течение пары дней. Разрешено употребление только жидкости, которая может быть представлена минеральной водой, лишенной газов, или некрепким чаем.
- По истечении двухдневного голодания допускается диета, заключающаяся в употреблении кисломолочных продуктов, обладающих невысоким процентом жирности. На данном этапе запрещается потребление бульонов, приготовленных на основе мясных или рыбных продуктов.
При обострении важен комплексный подход к лечению с соблюдением диетического питания и снижения физически-эмоциональных нагрузок.
Диета
Диета сводится к следующим основным главным принципам:
- Дробный режим питания, предполагающий частые приемы пищи маленькими порциями. Блюда должны быть в отварном, перетертом виде, что позволит избежать сильной нагрузки на поджелудочную железу.
- Идеально, если все продукты и блюда будут богаты белковыми компонентами.
Народное лечение
Также при обострении весьма эффективным становится лечение народными средствами. Можно воспользоваться следующим рецептом:
- в одинаковых пропорциях смешиваются различные лекарственные растения,
- состав заливается половиной ложки воды, после чего подвергается кипячению и варке на медленном огне в течение 7 минут,
- далее состав оставляется до полного остывания,
- остывший отвар сцеживается и становится готовым к употреблению.
Прием такого лекарственного средства производится до полного облегчения обострившегося состояния. Лекарство поможет процессы воспаления.

Профилактика
Важное значение в предотвращении повторного обострения приобретает профилактика, суть которой заключается в оптимизации всех процессов жизнедеятельности, включая:
- оптимальное соотношение рабочего времени и часов досуга,
- проведение отдыха на природе,
- ежегодные профилактические осмотры у врачей.
В период обострения следует проводить своеобразный курс, направленный на предупреждение рецидивов. В него входят:
- диета,
- снижение физической активности,
- прохождение физиотерапевтических процедур.
При развитии тяжелой формы обострения лечить болезнь следует в течение года. Как правило, у таких больных симптомы при хроническом панкреатите проявляются в ярко выраженном болевом синдроме и серьезных нарушениях системы пищеварения, что делает необходимым присваивание им второй или третьей группы инвалидности.
