Поджелудочную железу можно причислить одновременно к двум системам. Это пищеварительный орган, вырабатывающий расщепляющие продукты ферменты на составные компоненты, способные быстро всасываться кишечником. Одновременно в тканях железы расположены островки Лангерганса, вырабатывающие инсулин. Последний фактор позволяет признать поджелудочную железу еще и органом эндокринной системы. Существует ли лечение панкреатита в домашних условиях?
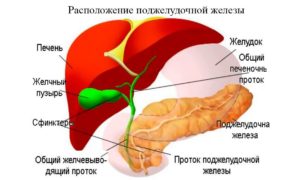
Поскольку орган относится к непарным «деталям» организма, он плохо восстанавливается, а трансплантация железы относится к весьма дорогостоящим операциям. Допустимо ли лечение панкреатита в домашних условиях, рассмотрим в этой статье. Также материал поможет узнать больше о медикаментозных методах терапии заболевания.
Мы не будем касаться сахарного диабета, поскольку это отдельная, весьма серьезная тема. Также оставим в стороне доброкачественные опухоли железы. Их или вовсе не следует лечить, либо необходимо оперативное вмешательство. Терапия же онкологии поджелудочной железы, если хирургическая операция противопоказана, фактически сводится к тому, что выполняется адекватное обезболивание.
Противоопухолевая фитотерапия при онкологии также не помешает – одуванчик, лопух, кипрей, чага и окопник успешно применяются в сборах в качестве препаратов, лечащих расстройства пищеварения и уменьшающих интоксикацию. Вряд ли кому-то придет в голову самостоятельно лечить острый панкреатит – многократная рвота и интенсивные боли требуют сильных обезболивающих и внутривенных вливаний. Поэтому стоит рассмотреть лишь тот момент, когда необходимо для хронического панкреатита лечение в домашних условиях. Именно эту патологию подразумевают, когда речь идет о возможности самостоятельно спасать поджелудочную железу.
Причины
Имеется обоснованный ряд причин, провоцирующих хронический панкреатит. Перечислим их для ознакомления:
- Спиртные напитки, особенно употребляемые одновременно с жирной протеиновой продукцией. Совсем не обязательно регулярно и многу пить. Достаточно одного выезда на природу с шашлыками и обильным возлиянием, чтобы впервые познакомиться с панкреатитом.
- Вторичный панкреатит развиваются из-за иной патологии желудка либо желчевыводящих путей.
- Инфекции, к которым относятся мононуклеоз, паротит и вирусный гепатит.
- Нарушение кровообращения – узелковый периартериит либо атеросклероз аорты.
- Пристрастие к курению.
- Наследственность.
- Идиопатический панкреатит – отсутствие видимых причин.
Симптомы

Для хронического панкреатита характерными становятся такие симптомы, различные для каждой стадии заболевания:
- На первой фазе патологии появляются боли в брюшине без симптомов функциональных нарушений. Они как бы опоясывают талию – от левого подреберья через зону эпигастрия и к правому подреберью, часто присоединяется спинная боль и неприятное чувство внизу грудной клетки. Традиционно недомогание появляется либо усиливается спустя полчаса после трапезы.
- На второй стадии к предыдущему дискомфорту присоединяется эндокринная (сахарный диабет, не восприятие глюкозы) либо экзокринная (неустойчивый стул, метеоризм, уменьшение в испражнениях эластазы, «жирный» кал) недостаточность.
- На третьей стадии обе недостаточности присутствуют одновременно. Боли становятся менее интенсивными, возникают спустя пару часов после трапезы и теряют конкретную локализацию.
- На последней стадии присутствуют четко выраженные нарушения функциональности железы, боли практически отсутствуют. Заболевание протекает по синусоиде – обострения сменяются периодами ремиссии. При обострениях усиливается боль, ее сопровождает постоянная тошнота, завершающаяся рвотой. Последняя не приносит никакого облегчения. Возможно пожелтение склер и кожи. Нарушаются основные функции пищеварения – диарея, в крови повышается концентрация глюкозы.
Помощь при обострении

Разумнее всего лечь на стационарное лечение. Там и арсенал необходимых препаратов больше, да и внутривенные вливания позволят предотвратить обезвоживание из-за диареи и рвоты. Однако когда боли не заставляют в панике набирать номер скорой, рвота не слишком частая, мочеиспускание в норме (уменьшение объема мочи – основной симптом обезвоживания), ложиться на лечение в больницу нет желания – можно поступить так:
- Поголодать первые сутки, пить только негазированную минеральную воду – каждые четверть часа по несколько глотков. Заменить ее можно некрепким чаем либо шиповниковым отваром.
- Затем понемногу и часто можно начать употреблять пищу. Мясопродукты и рыбу лишь как паровые котлеты либо суфле, каши, приготовленные на воде, паровой омлет, овощное пюре – это рацион на несколько дней. Затем можно добавлять творог, иные кисломолочные продукты, печеные яблоки, фруктово-ягодные кисели и компоты.
- Категорически запрещено все жареное либо жирное, копчености и острые приправы. Также следует забыть о шоколаде и выпечке, студнях и концентрированных бульонах, субпродуктах и консервации.
Подобной диеты придется придерживаться минимум месяц, а лучше два.
Когда проявляется тошнота с рвотой, желательно выпить Мотилиум либо Церукал за полчаса перед трапезой. Чтобы снизить болевые ощущения следует принять:
- препараты, блокирующие выработку желудком соляной кислоты (Фамотидин либо Омепразол),
- ферментные препараты, снижающие нагрузку на поджелудочную железу, создавая ей функциональный покой,
- Креон либо Панкреатин за треть часа до трапезы.
Продолжительность такой терапии – примерно месяц. Желательно не злоупотреблять таблетками.
Действия при ремиссии

Постараться целиком отказаться от алкоголя, в крайнем случае – позволить себе рюмочку. Разумно относиться к диете. Естественно, всю жизнь не получиться питаться паровыми котлетами, однако элементарные постулаты рационального питания необходимо соблюдать. Кушать нужно небольшими порциями, четко по графику, исключить перекусы шоколадками либо чипсами, контролировать достаточное количество белка в рационе, держаться подальше от карамелек либо вкусных булочек. Избегать без острой необходимости приема лекарств. Весьма пагубная привычка – глотать Тетрациклин без веских оснований.
Необходимо заняться терапией фоновых патологий:
- наметить со специалистом плановую операцию, предусматривающую удаление камня внутри желчного пузыря,
- завершить лечение язвенного заболевания,
- рассмотреть возможность выполнить эффективное противовирусное лечение такой болезни, как гепатит.
Несомненно, стоит заняться лечением травами. Особенно полезен классический сбор, состоящий из таких ингредиентов, как семена укропа, мята перечная, боярышник, бессмертник, аптечная ромашка. Компоненты необходимо смешать в такой пропорции: 3:3:2:2:1. Настой нудно пить за час перед трапезой по половинке стакана. Это позволит добиться стойкой и длительной ремиссии, особенно когда лечение начато на первом этапе заболевания.
Прекрасно помогают правильный настрой, способность пожертвовать весьма вредными привычками и нацелить себя на здоровый образ жизни. Так можно много лет жить, не заботясь об обострениях, избегая ситуаций с функциональной недостаточностью.
Какой врач поможет?
В ситуации с обострением панкреатита необходимо посещать гастроэнтеролога либо терапевта. Иногда может понадобиться дополнительное обследование у ревматолога, эндокринолога, кардиолога либо гепатолога. Особенности диеты необходимо обсудить с опытным диетологом.
Домашние средства

Не стоит употреблять медикаментозные препараты, пока не установлен конкретный диагноз. Терапия панкреатита начинается лишь после полного обследования инструментальными и лабораторными способами. Лечить домашними снадобьями разрешено лишь хронический панкреатит, соблюдая при этом все врачебные рекомендации.
Чтобы домашнее лечение стало полноценным и плодотворным, требуется обеспечить больному физический покой. Обязателен постельный режим, причем на весь период, пока длится обострение заболевания. Поскольку диета – основной принцип лечения, ее требуется соблюдать строго, не допуская никаких послаблений. Именно тогда получится избежать ненужных осложнений.
Существуют достаточно эффективные народные рецепты самостоятельного лечения панкреатита. Они невероятно просты в приготовлении и использовании:
- Овсяный кисель. Необходимо помыть овес, залить его водой, оставить на сутки. Затем высушить зерно, тщательно его измельчить, получая муку. Ее развести водой, поставить на огонь и несколько минут кипятить. После еще треть часа настоять. Полученный кисель процедить. После охлаждения пить сразу, поэтому нельзя заранее готовить снадобье.
- Картофельный сок. Промыть тщательно пару клубней картофеля, соковыжималкой отжать из них сок. Стакан полученного напитка пить перед каждой трапезой. Непременно каждый раз готовить сок перед употреблением.
Рецепты трав

Травяное лечение панкреатита разрешается использовать в качестве дополнительной либо вспомогательной терапии. Эффективность подобных снадобий доказана, но к травам предъявляются некоторые требования. Они должны обладать следующими свойствами:
- спазмолитическими,
- повышающими иммунитет и аппетит,
- желчегонными.
Когда использование травяных сборов необходимо продолжать два месяца и более, желательно их чередовать, меняя рецепты каждые пару месяцев.
Самые распространенные рецепты, обеспечивающие прекрасный эффект против панкреатита, такие:
- Травяной сбор (календула, ромашка, тысячелистник). Травы нужно взять по 1 ст. л. и залить их половиной литра кипятка. Через полчаса можно начинать пить снадобье. Принимать требуется минут за сорок перед трапезой по половинке стакана.
- Ложку коры барбариса (измельченной) залить стаканом кипятка, настоять и охладить. Пить по ложке снадобья перед каждой трапезой.
- Взять бессмертник, горькую полынь и ромашку в пропорции 3:1:2. Сбор залить кипятком. После охлаждения пить по половинке стакана 6 раз за сутки.
