Что такое панкреатит, знает каждый. Болеют очень многие. Если человек не испытывал симптомы на себе, то всегда есть родственник, у которого может встречаться это заболевание. Острый панкреатит встречается реже, но периодические обострения преподносит панкреатит хронический.
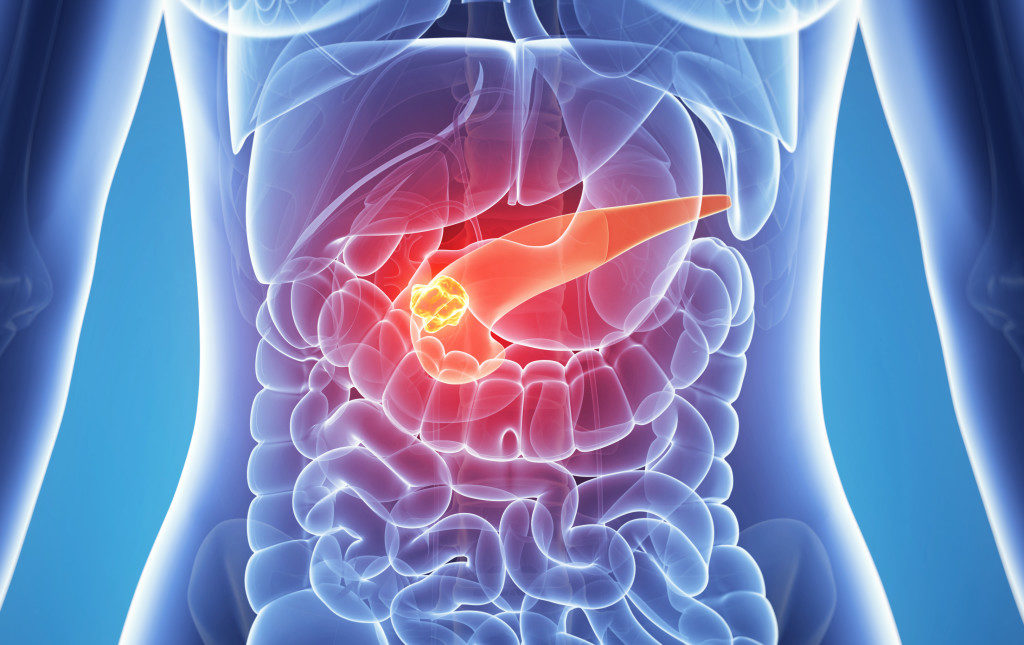
Панкреатит , это хроническое воспаление поджелудочной железы, которое носит необратимый характер. Заболевание проявляется вследствие неправильного питания. Заболеваемость мужчин и женщин одинакова. Хронический панкреатит у детей находят гораздо реже, так как в эти годы ребенок не только самостоятельно контролирует свой распорядок дня, в этом ему помогают и родители. Мама следит за правильным питанием и своевременным приемом пищи. Так что диагноз предпочтительно ставят людям старше 15 лет.
Этиология и патогенез
Хронический панкреатит и его причины достаточно разнообразны. Основные причины хронического панкреатита являются погрешности в питании. Болезнь присуща людям, которые любят злоупотреблять жаренной жирной пищей, любители пряностей и копченостей подвержены риску.
Одной из основных причин остается алкоголь, интоксикация организма и его хроническое отравление этилом.
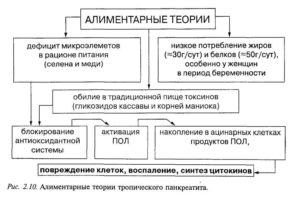
Другими частыми причинами могут выступать:
- перенесенные операции на органах брюшной полости (желудок, холедох),
- травмы с проникновением в брюшную полость,
- заболевания органов ЖКТ (язва желудка и двенадцатиперстной кишки, холецистит, обтурация желчевыводящих путей),
- паразитарные инвазии (аскариды, лямблии),
- вирусные заболевания (эпидемический паротит, гепатиты различного генеза),
- применение ретроградной эндоскопической холангиопанкреатографии (ЭРХПГ),
- гормональный дисбаланс,
- сахарный диабет,
- стриктуры, опухолевидные заболевания , нарушение оттока ферментов,
- нарушенный обмен веществ,
- сосудистые аномалии развития и нарушение кровообращения в органе,
- наследственный фактор.
У хронического панкреатита патогенез состоит в следующем. В зависимости от этиологического фактора механизмы появления панкреатита проявляются по-разному. При обструкции холедоха или сосочка, через который ферменты с желчью поступают в двенадцатиперстную кишку, содержимому некуда выходить. При таком раскладе они начинают разъедать не положенную им пищу, а саму поджелудочную железу. Возникает острый панкреатит, который потом перейдет в хронический. При ишемии поджелудочной железы, что происходит из-за нарушения кровотока органа, дела с хроническим панкреатитом обстоят по-другому. Люди могут жить, и даже не подозревать об этом. За определенное время ткань поджелудочной железы начинает потихоньку склерозироваться, что мешает дальнейшему функционированию в нормальном ритме и объемах.
Отравление алкоголем и другими токсическими веществами вызывает проявление фиброза. В дальнейшем этот процесс аналогичен с вышеописанным.
Возможно воздействие аутоиммунных заболеваний. Иммунные комплексы антиген-антитело повреждают здоровые клетки поджелудочной железы, что уменьшает ее работоспособность и позже совсем сводит на нет.
Все эти процессы в дальнейшем вызовут хронический рецидивирующий панкреатит с внешнесекреторной недостаточностью.
Симптомы панкреатита
Течение хронического панкреатита может быть затяжное, волнообразное, но чаще наблюдается рецидивирующее течение. Больного, прежде всего, начинает беспокоить болевой синдром. Боли при хроническом панкреатите носят постоянный характер, больше с левой стороны в подреберье. Но патогномоничным, то есть присущим только данной болезни, симптомом является опоясывающая боль. Больного мучает диарея, немотивированная слабость, теряется масса тела.
Также имеется проявление диспепсических симптомов. Появляется тошнота и рвота. Рвота не приносят облегчения, а только отталкивают желание покушать как можно дальше. Диарея и голодания могут привести к обезвоживанию и еще большему усугублению недостаточности воды в организме, возможно проявление эксикоза.
Для обострения хронического панкреатита также может быть характерно понос с чередованием запора. Стул обычно зловонный, с непереваренными остатками пищи и каплями жира.
Диагностика панкреатита
Диагностика хронического панкреатита на сегодняшний момент заключается в максимальном сборе анамнеза, установлении этиологического фактора и проведении ряда анализов.
Диарея и боль, слабость, уменьшающаяся масса позволят врачу предположить о диагнозе хронический панкреатит.
Общий анализ крови при обострении покажет повышение СОЭ, лейкоциты выше 10 тысяч. Биохимический анализ крови будет нести такие изменения, как повышение амилазы в крови.
Методы диагностики включают в себя ЭРХПГ , ретроградная эндоскопическая холангиопанкреатография. Этот метод нужно применять только, если хронический панкреатит в стадии ремиссии. Так как при обострении мы можем повредить стенку поджелудочной, холедоха. Можем только усугубить острое состояние.
УЗИ может также показать последствия хронического панкреатита. Диагностический метод покажет утолщенную стенку органа, за счет воспаления, нарушение оттока секрета. Мы можем увидеть вероятную причину появления подобных симптомов: причину сдавления опухолью.
Если всему виной стеноз артерии, ишемия, то нам поможет метод артериография, КТ или МРТ с контрастом.
Осложнения хронического панкреатита встречаются достаточно редко. Это может произойти если долго не лечить хронический панкреатит, тогда осложнения проявляются заболеванием соседних органов ЖКТ , холецистит. Редким осложнением является некроз поджелудочной железы. Это происходит, если организм уже не в состоянии справляться с нарушенным оттоком ферментов. Когда жидкости становится очень много, и организм не способен побороть факторы агрессии. Также Некроз стенки возможен при полной окклюзии (закупорке) сосуда, питающего паренхиму органа.
Лечение и прогноз заболевания
Чтобы избежать частых обострений, профилактика хронического панкреатита должна включать в себя соблюдение диеты.
Во время обострения рекомендован голод на 3 дня. Так, мы дадим организму расслабиться и более благополучно перенести стресс. Разрешается только пить воду, теплый некрепкий чай, отвары травяные, легкие морсы.

Во время приступа рекомендуют вести спокойный постельный режим до купирования болей.
Затем назначают легкую диету. Она должна быть богата на жиры и белки, но уменьшена порция углеводов, чтоб не перенапрячь поджелудочную железу. В помощь организму обязательно должны прийти ферментативные средства растительного, химического или природного происхождения. Примерами такой помощи могут быть Панкреатин, Панкреазим, Креон 10000 и другие подобные средства. Они сведут работу поджелудочной к минимуму, насколько благополучно окажется это на поджелудочной железе. Поврежденная стенка начнет заживать, лишний раз не будет омываться ферментами, отдых будет способствовать скорейшему возвращению органа в нормальное русло.

Диарея может быть симптоматически купирована препаратами, останавливающими перистальтику. Примерами могут быть лоперамид, лопедиум, имодиум, нифуроксазид сперко. Тошнота и рвота купируется метоклопрамидом и церукалом.
Медикаментозно, нужно купировать боль спазмолитиками, нестероидными противовоспалительными средствами. Для скорейшего купирования сильной боли можно применять ампулированные формы выпуска лекарства внутривенно. В этом хорошо помогут НО-шпа, Дротаверин, Папаверин из спазмолитиков. Из НПВС при сильной боли хорошо купирует приступ Налбуфин, Кетанов, Кетолонг, Фаниган и другие НПВС.
Хорошо помогает снять боль холодный компресс на живот.
В период ремиссии нужно правильно питаться. Многие интересуются, как набрать вес после обострения и жить в дальнейшем. Это нужно делать плавно без перееданий. Масса придет в течение месяца, если правильно соблюдать пропорции белков, жиров и углеводов, количество приемов пиши. Главное, исключить солености, копчености, жирную пищу, жаренные продукты, фастфуд, ядреные напитки в виде кока-колы. При переедании, всегда поддерживать и помогать поджелудочной железе ферментами, которые описывались ранее. Так поджелудочная будет меньше выделять количество ферментов собственных, и, соответственно, меньше работать.

Последствия хронического панкреатит а могут быть разнообразными, но риск их появления уменьшится, если откорректировать не только свое питание, но и образ жизни.
- Нужно полностью отказаться от вредных привычек. Не пить алкоголь вообще и не курить.
- Вести здоровый образ жизни , занимать спортом, не переусердствуя, а только оздоравливая свой организм.
- Расписать свой распорядок дня, питание, часы отдыха.
- Сменить нервную напряженную работу на спокойную, при невозможности , научиться контролировать свои эмоции.

Многие задаются вопросом, сколько живут люди с такой патологией. Прогноз при хроническом панкреатите относительно благоприятный. Болезнь, к сожалению, остается с человеком навсегда. Но при правильном подходе к своему здоровью и выполнении профилактики и рекомендации врача, можно прожить целую жизнь, по качеству ничем не хуже остальных.

Как жить решаете вы, а болезнь просто вносит свои коррективы и требует большего соблюдения здорового образа жизни во избежание осложнений и обострений.
