Опасность мужских болезней мочеполовой системы заключается как раз в том, что они редко проявляются. Мужчина может быть переносчиком опасной инфекции или воспаления, которые постепенно будут угнетать репродуктивную функцию без симптомов. Нужно проходить регулярные обследования, заботиться о себе. Где и как сдать анализ спермограммы?

Важность здоровой спермы
Сперма и сперматозоиды – разные понятия. Сперматозоиды являются клетками с ДНК, необходимой для оплодотворения. Половые клетки отвечают за продолжение рода. Сперма же выступает более широким понятием и характеризует жидкость с белками и сахаром, которые нужны для выживания сперматозоидов в агрессивной среде влагалища.
Большинство сперматозоидов погибают именно во влагалище. Они становятся катализаторами кислой среды влагалища, позволяя более активным клеткам продвинуться дальше. Большинство сперматозоидов в эякуляте неактивны. Они либо мертвы, либо не двигаются. В семенной жидкости присутствует много аномальных и патологических клеток.
Главное, помнить, что зачать ребенка можно и с одним здоровым сперматозоидом. Конечно, придется обратиться к современным технологиям искусственной репродукции, но шанс все равно есть.
Исследование спермы
Спермограмма – определение характеристик семенной жидкости. Анализирует возможность оплодотворения, выявляет патологии репродуктивной системы.
Спермограмма является основными видом диагностики мужского бесплодия. В первую очередь лаборант оценивает качественные и количественные характеристики, а также морфологический состав.
Назначение и противопоказания
Спермограмма входит в план обследования при планировании беременности, перед ЭКО или другой репродуктивной процедурой. Наиболее же часто спермограмму назначают, если врач подозревает бесплодие. Спермограмму откладывают, если у пациента был жар выше 38°С в последние 60 дней. Анализ не проводят, если мужчина проходил курс антибиотиков в последние 90 дней.
Подготовка к процедуре
Как сдавать анализ? Нужно воздержаться от семяизвержения (мастурбации и секса) в среднем 3-5 дней до сдачи эякулята. При этом нельзя сокращать воздержание меньше чем до 2-х дней или увеличивать больше, чем на 7. Короткий срок воздержания приводит к сокращению количества спермы, а длинный период влияет на подвижность и провоцирует развитие аномальных клеток.
Неделю до сдачи материала нельзя принимать алкоголь, стоит вовсе отказаться от вредных привычек. Даже небольшое количество спиртного влияет на качество спермы (алкоголь снижает подвижность клеток).
Стоит воздержаться от посещения бань и саун. Высокие температуры способны убивать половые клетки мужчины. Нельзя принимать горячие ванны. В ночь перед процедурой нужно хорошо выспаться. Физические нагрузки и стрессы исключаются. Сдавать эякулят нужно отдохнувшим и спокойным.
Непосредственно перед процедурой нужно опорожниться и помыть внешние половые органы. Обязательно с мылом, но тщательно промыть. Вытереться насухо. Руки также хорошо помыть.
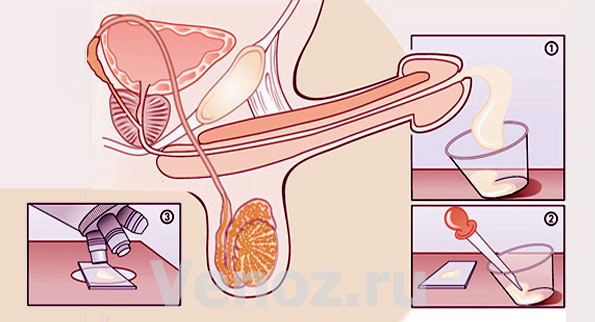
Этапы процедуры
В целом спермограмма состоит из двух частей – сбор спермы и его исследование в лаборатории. Сдача эякулята происходит в специальном теплом помещении непосредственно в клинике. Это позволяет сразу передать образец на анализ. Нельзя беспокоить мужчину, поэтому он должен закрыть дверь на замок. Сбор спермы дома разрешен только при условии, что материал будет доставлен в лабораторию в течение часа. Предварительно нужно взять специальный контейнер.
Где сдать спермограмму? В хорошей клинике обязательно будет выделено специальное помещение для сбора спермы. Для комфорта пациента обстановка комнаты напоминает домашнюю, помещение звуконепроницаемо, приняты все меры для того, чтобы предотвратить нежелательный контакт с мужчиной во время процедуры.
Получить сперму для анализа можно посредством мастурбации. В редких случаях (при отсутствии сперматозоидов в эякуляте) материал берут непосредственно из яичек, но для этого нужно хирургическое вмешательство. Мастурбация признана ВОЗ самым оптимальным методом.
Не допускается материал, полученный при оральном или половом контакте, который был прерван: в образец могут попасть клетки партнерши. Изучение спермы, собранной презервативом, также не рекомендуется: смазка оказывает негативное воздействие на сперматозоиды. Нельзя использовать вспомогательные гели. Разрешается применять стимулирующие препараты. Для хранения спермы используют пластик или стекло. Контейнер передается в лабораторию.
В лаборатории нужно заполнить бланк, указать основную информацию о пациенте, время получения спермы и период воздержания. Отдельно указывают количество спермы (все ли попало в контейнер), чтобы оценить количество эякулята за одно семяизвержение.
Анализ в лаборатории
Запах и цвет
Запах и цвет спермы не важные факторы. В некоторых клиниках эти параметры даже не вносят в бланк. В норме эякулят может быть белым, сероватым, молочным, с желтизной, прозрачный. Все эти оттенки не могут точно свидетельствовать о проблеме. Только розовый оттенок указывает на повышенный уровень эритроцитов.
Объем
В норме должно выделяться больше 1,5 мл спермы. Даже при нормальных характеристиках сперматозоидов, при сокращении объема их остается слишком мало для оплодотворения (в норме более 40 млн). Так как влагалище оказывает негативное влияние на сперматозоиды и убивает большую часть, необходимо большое количество активных клеток, которые «доживут» до матки. Четыре миллиона сперматозоидов нужны для того, чтобы несколько самых активных прошли кислую среду влагалища, преодолели маточные трубы и оплодотворили яйцеклетку. Большинство застрянут в цервикальной слизи, но таким образом сделают среду влагалища менее губительной. Малое количество сперматозоидов не сможет ослабить действие микрофлоры влагалища. Превышенный объем спермы вовсе не участвует в зачатии и вытекает из влагалища.
Чтобы оценка объема была адекватной, мужчине нужно собрать весь материал, полученный за одно семяизвержение. Важнее всего, конечно, собрать первую часть, но при утере части стоит написать об этом в бланке.
Бывает, что сперма вовсе отсутствие, даже если оргазм ощущается. В такой ситуации материалом для анализа будет моча, ведь при отсутствии семяизвержения, вероятнее всего, сперма выбрасывается в мочевой пузырь. В моче сперматозоиды гибнут, поэтому методы исследования будут другими.
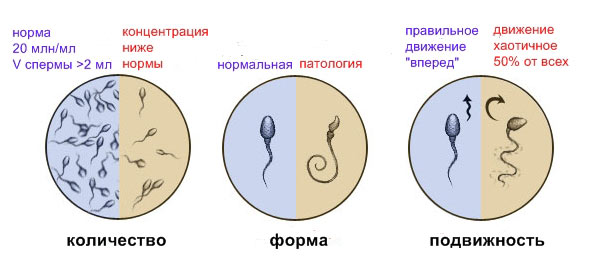
Количество клеток
Куда важнее определить количество сперматозоидов и часть активных клеток. Нормальным считает не менее 15 миллионов на миллилитр спермы. Определить точную цифру позволяют счетные камеры. Результатом будет уровнем концентрации. Количество половых клеток определяется многими факторами, самый распространенный – перегревание яичек.
Количество аномальных клеток
Количество аномальных клеток определяют путем анализа спермы в естественном виде или методом окрашивания по Крюгеру. Изучение спермы в нативном виде не дает хороших результатов: без обработки проявляются не все патологии, не обездвиженные клетки нельзя рассмотреть детально.
Окрашивание по Крюгеру совершается так: каплю материала распределяют по предметному стеклу, высушивают, подвергают обработке, высушивают повторно, окрашивают, очищают и опять высушивают. Сложный процесс оправдывается сполна: сперматозоиды прикрепляются к стеклу, поэтому их легко оценивать. Метод также позволяет выявить такие клетки, которые не обнаруживаются при осмотре спермы в естественном виде. В итоге определяют количество аномальных изменений на каждые сто сперматозоидов.
Помимо высчитывания аномалий, определяют средний показатель отклонений на один сперматозоид. Его называют индексом спермальных нарушений. Также вычитывают средний показатель нарушений на одну аномальную клетку (индекс тератозооспермии). Нормой считаются значения, не превышающие 1,6 единиц. Если превышен индекс спермальных нарушений, возникают проблемы даже с репродуктивными методами. При высоком индексе тератозооспермии эякулят признают аномальным.
Количество округлых клеток
Иногда в сперме выявляют округлые клетки – лейкоциты и «зародыши» сперматозоидов. Норма лейкоцитов составляет 1 миллион на миллилитр. Повышение уровня лейкоцитов диагностируют при воспалении придатков. Спермограмма позволяет отличить лейкоциты от незрелых сперматозоидов. К анализу прибегают, если общее число округлых клеток превышает 5 миллионов на миллилитр.
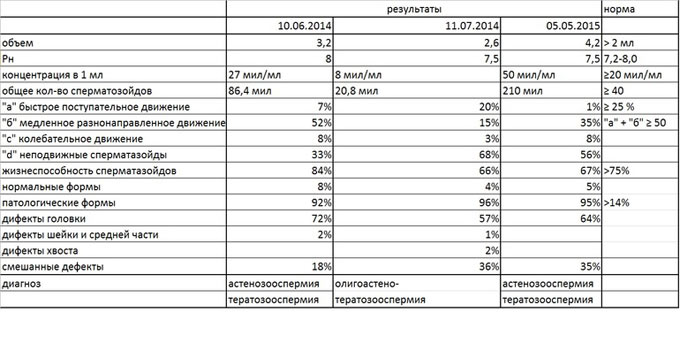
Кислотность
Кислотность спермы (водородный показатель pH) во многом определяет способность к репродукции. Нормальная кислотность эякулята составляет 7,2-8,0 единиц. Брать во внимание изменения кислотности можно только в том случае, если они сопутствуют другим симптомам.
Повышенный уровень кислотности и округлых клеток при отсутствии разжижжения может говорить о наличии инфекции и сбое в работе предстательной железы. Понижение уровня кислотности при отсутствии сперматозоидов поможет выявить закупорку семявыводящих протоков. И таких сочетаний могут быть десятки.
Разжижжение
При семяизвержении материал выходит в некоторой степени густым и под воздействием гормонов, которые содержатся в сперме, через время разжижается. Обычно это 10-40 минут. Тест на разжижжение проводят так: сперму выпускают из пипетки за 2-15 см от поверхности. Длина образовавшейся нити будет свидетельствовать о степени вязкости. В норме 2 см. Если процесс затягивает или не происходит, это может быть обусловлено проблемами с предстательной железой. Проблемы с разжижжением могут стать причиной бесплодия. Чтобы продолжить исследование, лаборант ждет полного разжижжения материала.
Антитела
Сперма влияет на иммунитет женщины, ведь она является чужеродным объектом для женского тела. Иногда иммунитет так привыкает к сперме одного партнера, что вырабатывает антитела, которые атакуют мужские половые клетки. Такое бесплодие называют иммунологическим.
Антиспермальные антитела вырабатываются организмом против спермы, которую иммунная система рассматривает как чужеродное вещество. Антитело соединятся со жгутиком клетки, останавливая ее движение. Оккупируя головку, антитело способно предотвратить зачатие. Наличие антител диагностируют и женском, и в мужском организме. Для определения применяют MAR-тест (реакция иммуноглобулинов).
Подвижность
Существует три вида подвижности сперматозоидов: прогрессивно-подвижные (прямолинейное движение), непрогрессивно-подвижные (непрямолинейное движение) и неподвижные (абсолютно неподвижные). В сперме здорового мужчины могут содержаться клетки всех типов подвижности. Прогрессивных клеток зачастую 30-50%, непрогрессивных 10-15% и неподвижных 40-69%. Многих пугают такие показатели, но для здоровой репродукции нужно только 32% прогрессивных сперматозоидов. Количества активных клеток зависит от температуры и многих других факторов.
Стоит отметить, что не все неподвижные сперматозоиды погибли. Специальный анализ с использованием эозина позволяет увидеть количество живых клеток: эозин не проникает в живые, но разрушенные клетки окрашивает быстро. При полной неподвижности всех клеток этот метод поможет узнать, есть ли шанс на искусственное оплодотворение, когда понадобится хотя бы один живой сперматозоид. Возможность стать родителем есть даже у мужчин с 96% неживых клеток.
Склеивание
Еще одна задача спермограммы – определить интенсивность склеивания клеток. Данное явление присутствует в сперме при наличии иммунных проблем, но не препятствует проникновению эякулята к яйцеклетке. Склеиваются только отдельные клетки, поэтому общий поток движения не прекращается. Но склеивание может говорить о серьезных проблемах с иммунной системой, зачастую о наличии антиспермальных антител, которые становятся причиной бесплодия.

Результаты
Для оценки разных явлений используют медицинские термины. Определения с добавлением «спермия» характеризуют состояние семенной жидкости, а с добавлением «зооспермия» – состояние половых клеток.
Возможные результаты:
- отсутствие спермы (аспермия),
- низкая активность и подвижность клеток (астенозооспермия),
- отсутствие половых клеток в эякуляте (азооспермия),
- выявление большого количества эритроцитов (гемоспермия),
- небольшое количество клеток в семенной жидкости (криптопермия),
- низкая концентрация сперматозоидов (олигозооспермия),
- наличие сперматозоидов после центрифугирования (криптозооспермия),
- подавляющее большинство аномальных клеток (тератозооспермия),
- низкий объем эякулята (олигоспермия),
- большой уровень лейкоцитов (лейкоцитоспермия),
- абсолютная неподвижность клеток (акинозооспермия),
- отсутствие живых сперматозоидов (некроспермия),
- нормальные характеристики спермы (нормоспермия),
- показатели фертильности в норме (нормозооспермия),
Иногда при выявлении нескольких отклонений диагноз пишут один словом. Это может вводить пациентов в замешательство.
Как относиться к результатам
Так как качество спермы зависит от многих факторов, показатели могут изменяться ежедневно. Поэтому при оценивании результатов спермограммы нужно учитывать эту особенность. Объем выделяемой семенной жидкости разительно отличается даже через сутки после анализа. Поэтому для получения объективного результата нужно пройти спермограмму минимум дважды.
Промежуток между анализами должен быть больше 14 дней. При сильном отличии показателей нужно повторить спермограмму и увеличить интервал.
Большинство приборов для изучения спермы имеют погрешности. Счетная камера, которая помогает высчитать количество сперматозоидов, допускает пятипроцентную вероятность ошибочности результата.
Все нормы, представленные ВОЗ, необходимо считать условными. Каждый человек отличается, и некоторые значения, аномальные для других, будут индивидуально нормальными. Если среднее значение эякулята для хорошей репродукции составляет 1,5 мл, значит ближайшие значения можно считать нормой. Иногда мужчины с небольшим количеством спермы удачно оплодотворяют партнерш, а другие пары с нормальными показателями испытывают трудности.
Многое зависит от специалиста, который будет оценивать сперму. Только опытный человек способен адекватно определить шансы на зачатие и степень отклонения. Спермограмма и другие исследования семенной жидкости считаются очень субъективными.
Повлиять на анализ способны такие явления:
- общее состояние здоровья,
- питание,
- физические нагрузки,
- настроение,
- лекарственные препараты,
- климат,
- попадание чужих клеток в образец,
- лабораторное оборудование,
- процесс изучения материала,
- травмы,
- вредные привычки,
- вредная рабочая среда,
- неправильный режим сна и отдыха,
- профессионализм лаборанта.
Результаты спермограммы во многом определяются опытом и квалификацией спермиолога. Иногда анализ проводят в спермоанализаторах, но без перепроверки результатов врачом, их нельзя считать абсолютно достоверными. Аппарат не способен анализировать так же, как человек. Спермоанализаторы следую инструкциям, но ведь показатели спермы очень индивидуальны. Приборы зачастую путают морфологические структуры разных клеток.
Похожие статьи
Нет похожих статей
