Эндокринное бесплодие , состояние, при котором гормональные нарушения влияют на репродуктивную функцию. Появляются проблемы с зачатием: качество спермы снижается, наблюдаются сбои в менструальном цикле, которые провоцируют нерегулярность овуляций. Эндокринные нарушения, влияющие на фертильность, обычно возникают в щитовидной железе, надпочечниках, гипоталамусе и гипофизе, половых железах. Каждая третья пациентка с диагнозом бесплодие страдает именно от проблем с эндокринной системой.

Эндокринное бесплодие является групповой дисфункцией – совокупность гормональных нарушений, которые влияют на менструальный цикл у женщин и качество спермы у мужчин. Однако все эти нарушения приводят к одному – неправильной работе яичников и отсутствию овуляции (или ее нерегулярности).
Лечение эндокринного бесплодия состоит из трех этапов:
- устранение первопричины,
- коррекция гормонального фона,
- контроль над гормональным фоном.
Прогноз после эндокринных нарушений составляет 70-80% успешных беременностей. Остальные же пары могут обратиться к современным репродуктивным технологиям, которые позволяют иметь родных детей даже при серьезной дисфункции половой системы.
Кто в зоне риска
Биологические факторы риска:
- возраст от 25 лет,
- наличие кист и опухолей в половых органах,
- раннее наступление или задержка первой менструации,
- регулярные сбои в менструальном цикле,
- искусственное прерывание первой беременности,
- плохая наследственность,
- неправильный прием комбинированных оральных контрацептивов,
- сопутствующие эндокринные нарушения,
- урогенитальные болезни в анамнезе.
Социальные факторы риска:
- вредная рабочая среда,
- наличие промышленных организаций в населенном пункте,
- вредные привычки,
- сочетание работы и учебы (параллельно с браком),
- бесконтрольные половые связи.
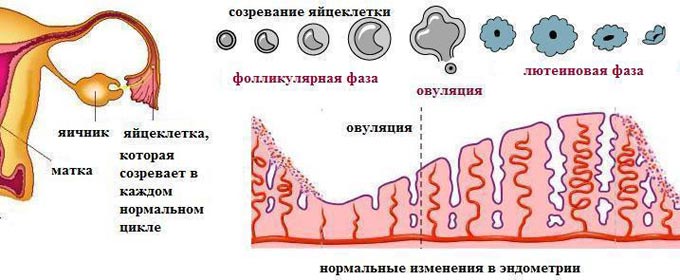
Причины и симптомы эндокринных нарушений
Главным симптомом эндокринного бесплодия будет отсутствие беременности при проблемах с менструальным циклом: задержки, сильные боли, сокращение или увеличение объема выделений, метроррагия. Более, чем у 30% женщин с таким диагнозом не наступает овуляция, хотя менструальный цикл проходит нормально. В таком случае можно говорить о кровотечениях, которые имитируют менструацию, но имеют другую природу.
Часто женщины жалуются на боли в животе и спине, различные выделения, цистит, боль во время секса. При повышении уровня пролактина появляется напряжение в молочных железах, выделяется молозиво. Симптомы ПМС усиливаются.
Если причиной эндокринного бесплодия является высокий уровень половых гормонов, симптомы будут следующими: акне, избыток волос, облысение, перепады артериального давления, ожирение, появление растяжек на коже.
Причины эндокринного бесплодия
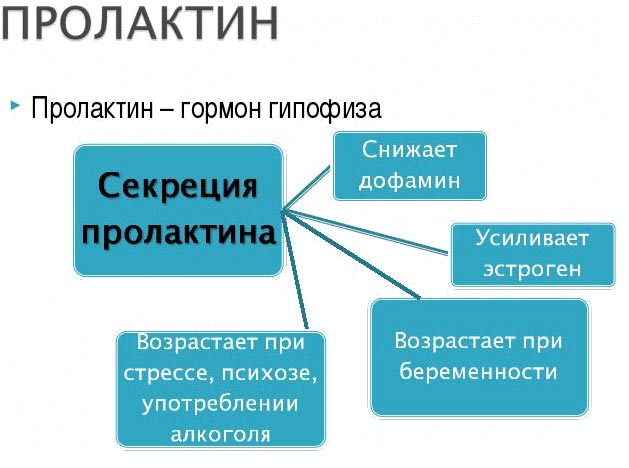
- Неправильная работа гипоталамуса и гипофиза вследствие травмы головы и грудной клетки, опухолевых процессов в мозге, повышение уровня пролактина. Гормон пролактин угнетает секрецию фолликулостимулирующего и лютеинизирующего гормонов, а также яичники, что приводит к сокращению выделений в менструальный цикл, отсутствию овуляции.
- Преобладание мужских гормонов в женском организме (дисфункция яичников и надпочечников). Небольшое количество мужских гормонов необходимо организму женщины, однако их преобладание приводит к эндокринному бесплодию, поликистозу яичников, ожирению, кровотечениям, отсутствию менструации. Если уровень мужских гормонов растет под влиянием надпочечников, зачастую проблема в разрастании коры органа.
- При недостаточности лютеиновой фазы развивается нехватка прогестерона и эстрогенов. При сокращении уровня женских половых гормонов изменяется естественный процесс трансформации эндометрия, наблюдается дисфункция маточных труб.
- Дисфункция щитовидной железы. Нехватка гормонов этой железы и чрезмерная выработка гормонов диффузной тканью (диффузный токсический зоб) приводят к эндокринному бесплодии из-за отсутствия овуляции.
- Ожирение или худоба. Жировая ткань является частью эндокринной системы. Она принимает участие в обмене веществ в тканях, в частности, тканях репродуктивной системы. Избыток жировой ткани способен вызвать дисбаланс гормонов, что приводит к сбоям в менструальном цикле, а недостаток – проблемы с яичниками.
- Преждевременное наступление менопаузы. Прекращение менструации (ввиду истощения яичников) на определенный срок у женщин 36-38 лет может стать причиной климакса и эндокринного бесплодия.
- Синдром резистентных яичников (нарушение связи между гипофизом и яичниками). Синдром заключается в том, что рецепторы яичников перестают отвечать на гонадотропины, которые стимулируют выход яйцеклетки из фолликула. Синдром развивается после вирусных заболеваний, патологий беременности, стресса, недоедания, нехватки витаминов.
- Хромосомные мутации. Заболевания, которые появляются вследствие патологий на генетическом уровне, вызывают нехватку женских половых гормонов, отсутствие менструации, половой инфантилизм.
- Соматические патологии такие, как цирроз, туберкулез, злокачественные опухоли, гепатит, аутоиммунные заболеваний.
Диагностика причин эндокринного бесплодия
Общий и гинекологический осмотры, а также изучение анамнеза, помогают выяснить многие причины эндокринного бесплодия. Анализы и тесты зачастую нужны только для подтверждения диагноза. Среди анализов на эндокринное бесплодие выделяют измерение базальной температуры, тесты на овуляцию, УЗИ половых органов.
Общий и гинекологический осмотры
При постановке диагноза врач в первую очередь уточняет информацию по менструальному циклу (продолжительность, интенсивность ПМС, обилие выделений). Немаловажно проанализировать наследственные патологии. Также учитываются беременности в анамнезе, исход зачатия, осложнения после родов, состояние ребенка. Обязательно рассматриваются все хирургические вмешательства в половые органы и другие манипуляции, их характер и продолжительность. Врач отдельно рассматривает роль контрацептивов в половой жизни пациентки.
Общий осмотр направлен на оценку:
- роста женщины,
- массы тела,
- волосяного покрова,
- молочных желез,
- половых признаков.
Гинекологический осмотр заключается в:
- определение размеров влагалища, матки,
- оценке состояния шейки матки,
- оценке состояния придатков.
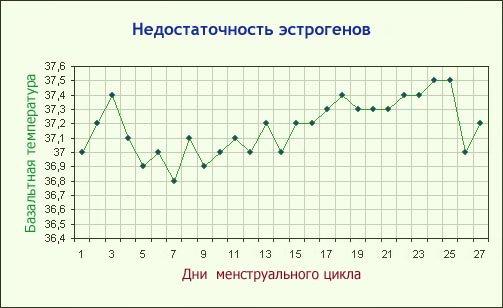
Измерение базальной температуры
График базальной температуры позволяет диагностировать отсутствие овуляции (ановуляция). Эта температура показывает интенсивность выработки прогестерона яичниками. Прогестерон отвечает за трансформацию эндометрия в матке, которая нужна для лучшего прикрепления оплодотворенной яйцеклетки. Базальную температуру измеряют утром посредством введения термометра в анальное отверстие. Для того, чтобы график мог правильно отобразить состояние организма, измерять температуру в прямой кишке необходимо каждый день.
В день выхода яйцеклетки из фолликула показатели базальной температуры падают на 0,2-0,3°С. Во вторую фазу температура поднимается на 0,5-0,6°С. Если же овуляции не будет, тогда базальная температура держится ниже 37°С на протяжении всего цикла (в сочетании с сокращением второй фазы).
Определение уровня гормонов
Подтвердить наличие овуляции можно путем определения уровня прогестерона в крови (менее 15 нмоль/л), а также прегнандиола в моче. В цикл без овуляции показатели во вторую, лютеиновую фазу, будут низкими. Домашние тесты на овуляцию позволяют определить концентрацию лютеинизирующего гормона в моче за сутки до выхода яйцеклетки.
Определить причины эндокринного бесплодия позволяют тесты на уровни:
- фолликулостимулирующего гормона,
- лютеинизирующего гормона,
- эстрадиола,
- пролактина,
- тиреотропного гормона,
- тиреоидных гормонов (Т3, Т4),
- дегидроэпиандростерон-сульфата.
Результаты можно считать корректными только при совершении тестов несколько циклов подряд. Определять уровни гормонов лучше на 5, 6 или 7 день цикла.
Ультразвуковое исследование и посткоитальный тест
УЗИ помогает оценить процесс созревания яйцеклеток в фолликулах, определить доминантный фолликул и узнать время выхода яйцеклетки. Также проводят УЗИ надпочечников и щитовидной железы. Посткоитальный тест дает возможность определить характеристики цервикальной слизи. При ановуляции цервикальное число будет менее 10 баллов.
Биопсия и соскоб
Состояние эндометрия напрямую зависит от работы яичников. При отсутствии овуляции биопсия эндометрия покажет гиперплазию (чрезмерный рост клеток) или недостаточность выделения соединений клетками ткани. Это при условии, что анализ проводится за 2-3 дня до предполагаемого начала менструации. Также на ановуляцию сопровождает отсутствие трансформации эндометрия.
Гормональные пробы
Гормональные пробы помогают определить функциональность половых органов на разных стадиях менструального цикла. Суть метода заключается в определении естественного гормонального фона женщины после стимуляции различными препаратами.
Типы проб:
- Прогестероновая проба. Определение уровня эстрогенов при отсутствии менструации. Оценка реакции эндометрия матки на воздействие прогестероном. Определение отторжения эндометрия при снижении дозы гормона.
- Дексаметазоновая проба. Анализ генеза при чрезмерной выработке мужских гормонов (надпочечниками или яичниками).
- Кломифеновая проба. Актуальна при сбоях менструального цикла и отсутствии овуляции. Проба позволяет определить концентрацию стероидных гормонов в фолликуле, а также оценить способность гипофиза образовывать резервы.
- Проба с тиролиберином. Анализ работы щитовидной железы.
- Проба с церукалом. Наблюдение за реакциями между функциональным и органическим повышением уровня пролактина.
Дополнительные методы
Другие методы диагностики причин эндокринного бесплодия:
- рентген черепа,
- лапароскопия (диагностическая).
Говорить о женском эндокринном бесплодии можно только после исключения факторов со стороны партнера и наоборот. Также следует изучить функциональность матки, фаллопиевых труб и иммунитета женщины в целом (иммунологическое бесплодие).
Эндокринное бесплодие , интерпретация результатов
Переизбыток пролактина
Диагностировать гиперпролактинемию можно путем двух проб крови. Чрезмерная выработка пролактина часто сопутствует патологиям органов малого таза (зачастую причиной является генитальный эндометриоз). Лечение эндометриоза способствует урегулированию пролактина и наступлению беременности.
Переизбыток пролактина на постоянной основе может сочетаться с недостаточностью щитовидной железы. Нехватка гормонов щитовидной железы, как причина гиперпролактинемии, выявляется путем исследования гормонов железы (уровни Т3, Т4). Нехватка гормонов щитовидной железы устраняется препаратами левотироксина натрия. Лечение приводит к урегулированию пролактина и спонтанному наступлению беременности.
Постоянная чрезмерная выработка пролактина может говорить об опухоли гипофиза (гормонально активная пролактинома). Диагностика состояния осуществляется путем КТ или МРТ. Пролактинома устраняется хирургическим, лучевым путем или медикаментозно. Даже после устранения опухоли и приведения уровня пролактина в норму, у пациенток может сохраняться инфертильность. Дальнейшее устранение бесплодия зависит от симптоматики.
Влияние гонадотропинов и эстрадиола
Частой причиной бесплодия является гипергонадотропная аменорея – отсутствие менструации, повышение уровня ФСГ и нехватка эстрадиола. Данное явление может быть проявлением преждевременного истощения яичников или их изменений, недоразвития половых желез или нечувствительности яичников к гонадотропинам.
Гипергонадотропную аменорею диагностируют при помощи УЗИ яичников, изучения анамнеза, а также исследования кариотипа и консультации генетика (при подозрении на недоразвитость половых желез). Если железы развиты и возрастных патологий нет, применяют биоспию гонад. Процедура дает возможность исследовать фолликулярные резервы на предмет синдрома резистентных яичников (нечувствительность к гонадотропинам) или синдрома истощения яичников.
Понижение уровней эстрадиола, ФСГ и ЛГ говорит о гипоталамогипофизарной недостаточности – разрушение передней доли гипофиза, прекращение секрета тропных гормонов и дисфункция периферических желез (щитовидная, паращитовидная, надпочечниковая). Если состояние вызвано наследственными причинами или развилось в детстве, может присутствовать недоразвитость вторичных половых признаков, разрастание половых органов, отсутствие менструации. Данная недостаточность в репродуктивном возрасте прекращает менструацию или значительно ее сокращает.
Гиперандрогения
При чрезмерной выработке мужских половых гормонов нужно оценить концентрацию андрогенов. При незначительном повышении тестостерона можно говорить о гиперандрогении, вызванной дисфункцией яичников. Часто болезнь развивается на фоне ожирения или склероза яичников.
Дегидроэпиандростерон (ДГЭАС) является андрогеном надпочечников. Его повышение говорит о том, что проблема кроется именно в этом органе. Незначительное повышение гормона указывает на врожденную гиперплазию коры надпочечников. Заболевание препятствует синтезу кортизола, что приводит к чрезмерному использованию стероидов в процессе образования андрогенов.
Высокие показатели ДГЭАС в сочетании с выраженными симптомами гиперандрогении указывают на опухоль в надпочечниках или яичниках. Чтобы определить локализацию опухоли и ее тип, прибегают к УЗИ и КТ, гормональным пробам (дексаметазон и тетракозактид), биопсии тканей.
Чтобы диагностировать эндокринное бесплодие на фоне гиперандреногении (без повышения уровней тестостерона и ДГЭАС), исследуют глобулины, связывающие половые гормоны, а также фракции свободного и связанного тестостерона. Анализ помогает определить влияние глобулинов на андрогены (дефицит первых усиливает влияние вторых). При сокращении глобулинов стоит проверить печень. Другие заболевания, которые могут сокращать уровень глобулинов, обычно выявляются на ранних стадиях диагностики причин гиперандрогении. Это может быть гипотиреоз, переизбыток кортизола при синдроме Иценко-Кушинга.
При выявлении причин эндокринного бесплодия у женщин с ожирением, необходимо прибегать к стандартным глюкозотолерантным тестам. Аномалии толерантности к глюкозе могут стать причиной бесплодия.

Лечение эндокринного бесплодия
Лечение эндокринного бесплодия (с последующей беременностью) должно носить комплексный характер.
Этап первый
Устранение нарушений, которые оказывают влияние на функциональность желез. Это может быть борьба с ожирением, ослабление сахарного диабета, лечение надпочечников или щитовидной железы, хирургическое удаление опухолей и других образований.
Этап второй
Медикаментозное воздействие на преобладающий фолликул с целью вызвать овуляцию. Для стимуляции подходят препараты кломифен цитрата, которые заставляют гипофиз производить фолликулостимулирующий гормон. Стоит отметить, что лечение кломифен цитратом нередко вызывает многоплодие (в 10% случаев беременностей после стимуляции).
Этап третий
При отсутствии беременности (после лечения кломифен цитратом на протяжении шести циклов), назначают гонадотропины:
- человеческие менопаузальные гонадотропины (меногоном, менопур),
- рекомбинантные фолликулостимулирующие гормоны (гонал-Ф, пурегон),
- хорионический гонадотропин (прегнил, хорагон).
Гонадотропины также вызывают многоплодную беременность. Лечение этими препаратами может вызывать побочные эффекты.
Хирургическое вмешательство
Эндокринное бесплодие успешно лечится путем коррекции гормонального фона, но иногда требуется хирургическое вмешательство. При поликистозе яичников нужна клиновидная резекция, либо лапароскопическая термокаутеризация. Примечательно, что после термокаутеризации прогноз беременности составляет до 90%. Это обусловлено тем, что процедура исключает возможность спаечного процесса в малом тазу.
При эндокринном бесплодии в сочетании с другими патологиями рекомендовано экстракорпоральное оплодотворение. У партнеров берут образцы, оплодотворяют яйцеклетку «в пробирке» и пересаживают эмбрион в матку женщины. Метод позволяет обойти те процессы, которые происходят в трубах при естественном зачатии.
Прогноз при эндокринном бесплодии у женщин
Современная медицина успешно лечит эндокринное бесплодие. Одними только медикаментами удается вылечить до 80% женщин с таким диагнозом. После лечения, если овуляция восстановилась (и не появились новые факторы бесплодия), у половины наступает беременность уже в первые шесть менструальных циклов стимуляции гормонами. Меньше шансов на беременность у женщин, чье эндокринное бесплодие вызвано проблемами с гипоталамусом или гипофизом.
Беременные, которые прошли курс стимуляции гормонами при эндокринном бесплодии, становятся на специальный учет у гинеколога и наблюдаются у эндокринолога. При симптомах выкидыша (дискоординация, слабая родовая деятельность) женщин срочно госпитализируют.
Профилактика бесплодия
Предотвратить эндокринное бесплодие довольно просто – следить за здоровьем с самого детства. Нужно предотвращать любые патологии, которые могут оказать влияние на яичники и гипоталамо-гипофизарную область мозга. Родители должны уделять внимание инфекционным заболеваниям, которым подвержены дети, лечить ОРВИ и грипп. Причиной эндокринного бесплодия может стать хронический тонзиллит, токсоплазмоз, ревматизм.
Важно также держать под контролем психо-эмоциональное и физическое состояние. Нередко бесплодие развивается после хронической усталости, перенапряжения, травм (как психологических, так и сексуальных).
У взрослых женщин эндокринное бесплодие нередко является следствием абортов, патологий беременности, сложных родов, интоксикаций, хронических воспалений в мочеполовой системе. Отдельно стоит обратить внимание на лекарства, которые принимает женщина, и правильное ведение беременности.
Похожие статьи
Нет похожих статей
